-
 人民号
人民号 -
 科普号
科普号 -
 北京号
北京号 -
 微博号
微博号 -
 头条号
头条号 -
 腾讯号
腾讯号 -
 百度号
百度号 -
 央视频号
央视频号 -
 抖音号
抖音号 -
 微信号
微信号














撰文/田辉
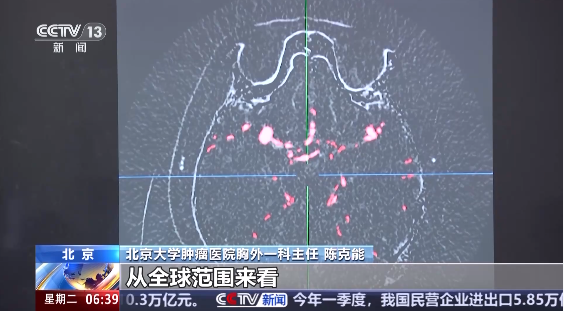
肺癌是全球发病率和死亡率最高的恶性肿瘤,早期发现是提升治愈率的关键。然而,早期肺癌多无明显症状,传统胸片检查易漏诊直径<1厘米的微小病灶。随着医学影像技术的发展,CT已成为早期肺癌筛查的核心工具,其高分辨率和三维成像能力可捕捉到毫米级的肺部异常,为精准诊断和治疗争取宝贵时间。本文将揭示CT在早期肺癌防控中的技术优势与临床应用逻辑。
一、CT的技术原理:从“平面投影”到“立体解剖”
1. X射线的“透视眼”升级
传统胸片通过单一方向X射线穿透人体,形成重叠的二维影像,而CT采用旋转式X射线源和多排探测器,围绕人体360°扫描,获取数百张连续断层图像,再通过计算机重建出立体解剖结构。
2. 分辨率的“质的飞跃”
CT的空间分辨率可达0.3~0.5毫米,能清晰显示肺结节的边缘、密度、空泡征等细节,而胸片对<1厘米结节的检出率不足20%。
二、低剂量CT筛查:肺癌早筛的“金标准”
1. 高危人群的“必检项”
适用人群:长期吸烟者(≥30包/年)、被动吸烟者、职业暴露者(石棉、铀接触)、有肺癌家族史者。
国际指南推荐:美国NCCN指南建议50岁以上高危人群每年进行低剂量CT筛查;我国《肺癌筛查与管理指南》将起始年龄放宽至40岁。
2. 低剂量技术的“平衡艺术”
通过降低管电流(如100~120mA)和管电压(如100~120kVp),低剂量CT的辐射剂量仅为常规CT的1/5~1/10(约1~2mSv,接近自然辐射年剂量),同时保持对早期肺癌的高检出率。
三、CT影像特征:解码肺结节的“善恶密码”
1. 早期肺癌的CT“脸谱”
磨玻璃结节(GGO):密度淡薄如云雾,可能为不典型腺瘤样增生或原位癌。
混合密度结节:部分实性成分>50%时,恶性风险显著升高。
毛刺征、空泡征:结节边缘呈放射状毛刺,或内部见小气泡样低密度影,提示肿瘤侵袭性。
2. 动态监测的“时间维度”
生长速度:恶性结节体积倍增时间多为30~400天,而良性结节可能长期稳定。
CT随访策略:<5毫米结节每年复查;5~8毫米结节每6个月复查;>8毫米结节需结合PET-CT或活检。
四、人工智能(AI)赋能:CT诊断的“最强大脑”
1. AI的“火眼金睛”
结节自动检测:AI可快速筛查CT图像,标记可疑结节,减少医生漏诊率。
良恶性鉴别:基于深度学习算法,AI能分析结节的形态、密度、纹理等特征,预测恶性概率。
2. 效率与质量的“双提升”
AI可将医生阅片时间缩短50%以上,尤其在海量筛查数据中,AI的辅助可使早期肺癌检出率提高20%~30%。
五、CT引导下的精准干预:从“诊断”到“治疗”的无缝衔接
1. 穿刺活检的“GPS导航”
CT可实时显示穿刺针位置,引导医生获取结节组织样本,诊断准确率达90%以上,并发症率<5%。
2. 微创治疗的“定位仪”
射频消融:CT引导下将电极插入肿瘤,通过高温灭活癌细胞,适用于不能手术的患者。
放射性粒子植入:CT精准定位肿瘤边界,植入碘-125粒子进行内照射治疗。
3. 疗效评估的“动态标尺”
通过对比治疗前后CT图像,可量化肿瘤体积变化,评估治疗反应,指导后续方案调整。
六、结语
CT通过高分辨率成像技术,可精准捕捉肺部毫米级微小结节,结合低剂量CT筛查,在降低辐射暴露的同时实现早期肺癌的高效检出。其AI辅助诊断系统能快速分析结节形态、密度及纹理特征,显著提升良恶性鉴别准确率,减少人为漏诊风险。在临床干预环节,CT可精准引导穿刺活检及射频消融等微创治疗,实现“诊断-治疗”一体化。动态监测功能通过量化肿瘤体积变化,为疗效评估提供客观依据。随着能谱CT、双能量CT等技术的普及,CT将进一步突破传统解剖成像局限,通过分子水平的功能代谢分析,构建肺癌从预防、筛查到精准治疗的全方位防控体系,推动肿瘤防治模式向“以治为中心”向“以防为根本”的战略性转变。
(单位:昌黎县人民医院,省市:河北省秦皇岛市)